New Paradigm of HRT Progestin-free, TSEC
연자: 이지영 교수 (건국의대)
An Evidence-Based Use of MHT in the Current Guidelines
이전에는 폐경 여성에서 어떤 호르몬제를 사용하여 폐경호르몬요법(menopausal hormone therapy, MHT)을 시행할지 그 기준이 명확하지 않았지만, 최근에는 여러 폐경학회의 가이드라인을 통해 환자에 따라 처방해야 하는 호르몬제에 대한 정리가 이루어지고 있는 것으로 생각된다. 호르몬제는 폐경 여성에서 폐경으로 인한 불편 증상이 있을 경우 사용할 수 있지만, 호르몬제를 사용할 때는 주의가 필요하며, 무엇보다 호르몬제 사용에 따른 위험보다 이점이 많은 환자에서 MHT를 시행할 수 있도록 해야 한다는 것이 가이드라인의 중심이다.
이러한 관점에서 관련 데이터를 살펴보면 이점을 극대화하는 데 중요한 것 중 한 가지는 MHT를 시작하는 나이인 것으로 생각된다. 2016년 북미폐경학회(North American Menopause Society) 권고사항에서는 폐경 후 10년 이내 또는 60세 미만의 여성에서 MHT를 시작하는 것이 대부분의 환자에서 위험보다 이점이 크며, 이 시기를 경과한 여성에서 MHT를 시작할 경우 관상동맥질환이나 뇌졸중, 정맥혈전색전증(venous thromboembolism, VTE), 치매의 발생률이 증가할 수 있으므로 주의가 필요하다고 언급하고 있다. 일반적으로 MHT를 고려할 때 환자나 의료진은 유방암의 위험에 대해 생각하지만, 북미폐경학회 권고사항에서는 이에 대해 언급하고 있지 않으며, 오히려 다른 질환이나 위험인자로 인해 치료 시기의 문제가 대두되고 있는 것으로 보인다.
2016년 국제폐경학회(International Menopause Society) 권고사항에서는 치료를 하는 데 있어 환자의 증상에 대한 위험편익비(risk-benefit ratio)를 고려하여 개별화된 치료의 중요성을 강조하였다. 개별화된 치료는 환자마다 일관된 치료 방법을 적용하는 것이 아니라 환자의 증상과 상황에 따라 호르몬제의 종류, 용량, 치료 기간을 각각 다르게 적용하는 것을 의미한다.
즉, 주요 폐경학회에서는 MHT를 조기 시행하는 것은 권고되지만, 환자의 증상과 상황에 따라 개별화된 치료를 진행하는 것이 적절하며, 특히 치료 기간의 경우 기존의 유방암 위험 관련 데이터를 고려한 치료 기간(5-8년)으로 기준이 정해져 있는 것은 아니라는 데 의견을 모았다. 또한 폐경 여성에서 MHT 진행 시 환자의 불편 증상을 가장 효과적으로 조절할 수 있는 저용량의 호르몬제를 사용할 것을 기본 원칙으로 제시하고 있다.
Unmet Needs in MHT
주요 폐경학회 권고사항을 통해 MHT 시행과 관련된 기본 원칙이 제시되고 있지만, 실제 임상에서는 이러한 기본 원칙 외에도 치료의 지속과 관련하여 호르몬제에 대한 환자의 내약성과 안전성을 고려해야 한다.
1. Tolerability Issues
폐경 여성에서 혈관운동증상(vasomotor symptom)과 비뇨생식기 위축(vulvovaginal atrophy)에 가장 효과적인 치료 방법은 estrogen 제제이며, 실제 임상에서도 estrogen 제제 처방만으로 환자의 증상이 호전되는 것을 쉽게 경험할 수 있고, 유방암이나 출혈의 위험도 적어 편하게 사용할 수 있다. 하지만 자궁절제술을 받지 않은 여성 환자의 경우 자궁에 미치는 estrogen 제제의 영향을 조절하기 위해 progestogen 제제를 추가한 치료가 필요하다. 그러나 실제 임상에서 환자들이 호소하는 MHT에 의한 임상 증상은 estrogen 제제보다는 progestogen 제제에 의한 경우가 많으며, 이러한 임상 증상에는 파탄성 출혈(breakthrough bleeding)과 유방 통증/압통이 포함된다. 의료진 입장에서는 이러한 임상 증상을 치료 중단으로 이어지는 중요한 문제로 보지 않을 수 있지만, 환자들은 폐경이 됐음에도 불구하고 출혈이 발생하였다는 점과 유방 통증에 대한 걱정으로 인해 임의로 치료를 중단하거나 의료진에게 치료 중단 의사를 밝히게 된다. 이외에도 오심, 우울감, 두통, 부종, 체중 증가 등으로 인해 내약성의 문제가 발생할 수 있으며, 대부분 progestogen 제제의 종류나 용량과 높은 연관성을 지닌 것으로 알려져 있다.
연구 결과에 의하면 progestogen 성분을 포함하여 MHT를 받고 있는 환자의 약 20%는 progestogen 제제에 의한 불편감을 호소하며, 이 환자들 중 절반은 이로 인해 치료를 중단하는 것으로 나타났다. 이에 따라 2013년 영국폐경학회(British Menopause Society) 및 Women’s Health Concern 권고안에서는 MHT를 받고 있는 여성 환자가 progestogen 제제에 의한 불편감을 호소할 때 이를 적극적으로 해소해 주어야 한다고 권고하였다. 실제 여러 임상 연구 결과에서도 estrogen 제제 단독요법군 대비 estrogen+progestogen 제제 병용요법군의 경우 치료 순응도가 유의하게 감소하는 것을 쉽게 확인할 수 있으므로 치료에 대한 내약성을 개선시키기 위해 progestogen 제제와 관련된 증상을 적극적으로 관리할 필요가 있다.
2. Safety Issues
MHT 진행 시 환자와 의료진 모두 안전성에 대한 문제를 중요하게 생각하는데, 이와 관련된 데이터는 Women's Health Initiative (WHI) 연구 결과에서 확인할 수 있다. 최대 5년 동안 estrogen 제제 단독요법 또는 estrogen+progestogen 제제 병용요법으로 치료한 환자를 대상으로 질환에 대한 위험편익비를 확인한 결과, 병용요법군의 경우 유방암의 위험이 증가한 반면 단독요법군에서는 감소한 것으로 나타나 progestogen 제제가 유방암에 미치는 영향을 확인할 수 있었고, 관상동맥심질환이나 뇌졸중에 미치는 영향 역시 통계적으로 유의하지는 않지만 확인되었다. 또한 MHT 진행에 따라 당뇨병이 호전된다는 것이 잘 알려져 있는데, 이러한 호전 정도는 estrogen 제제 단독요법 대비 progestogen 제제 병용요법에서 감소하는 것으로 나타났다. 결과적으로 골절 예방을 제외한 나머지 평가항목에서 progestogen 제제 병용에 따른 이점 감소나 위험 증가가 확인되었고, 지질 프로파일이나 유방 밀도(mammographic density)에도 영향을 미치는 것으로 나타나 안전성 측면에서는 estrogen 제제 단독요법이 더 유리하다는 것을 확인하였다.
Progestogen 제제는 premenstrual syndrome (PMS)이나 premenstrual dysphoric disorder (PMDD)의 악화, 우울감의 증가에도 영향을 미치는 것으로 알려져 있다. 이처럼 progestogen 제제 성분을 포함한 MHT는 다양한 임상 증상을 야기할 수 있기 때문에 progestogen 제제 성분을 포함하지 않는 호르몬제에 대한 요구가 증가하게 되었다.
Progestin-Free, TSEC
1. Need for New Drugs in Non-Hysterectomized Postmenopausal Women: TSEC
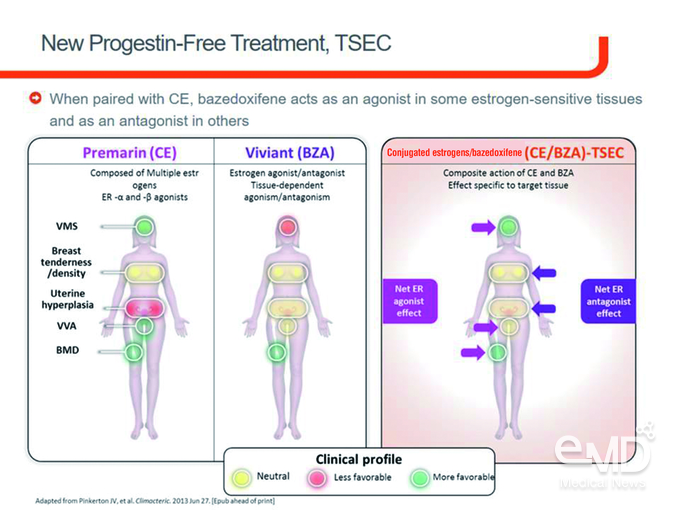
자궁절제술을 받은 여성 환자의 경우 estrogen 제제만으로 적절한 치료가 가능하지만, 자궁절제술을 받지 않은 여성 환자의 경우 자궁내막 증식증(endometrial hyperplasia)이 문제가 되므로 progestogen 제제 병용요법을 사용해야 한다. 그러나 progestogen 제제를 투여할 경우 여러 임상 증상이 발생하게 되므로 이를 피하기 위해 다른 치료 방법을 모색하게 되었고, 효과적인 대안으로서 selective estrogen receptor modulator (SERM)가 대두되었다. SERM은 progesterone 수용체와 관련이 없고 estrogen 수용체에 결합하는 약물로서 estrogen 수용체에 결합 후 나타나는 작용이 estrogen과 다르기 때문에 자궁내막을 보호하는 것으로 이해할 수 있다.
Estrogen 제제와 SERM을 병합한 tissue selective estrogen complex (TSEC)이 새로운 MHT의 호르몬제로서 각광받고 있지만, TSEC을 사용하기 전에는 SERM이 estrogen 수용체에 결합하기 때문에 estrogen 제제가 나타내는 뼈의 손실 방지나 안면홍조 감소에 미치는 효과를 저해할 가능성에 대한 우려가 있었다. 또한 estrogen 제제 치료 시 가장 우려되는 부작용 중 하나로 VTE 위험 증가가 있는데, 국외 임상 연구 결과에 따르면 골다공증 환자를 대상으로 bazedoxifene (BZA) 단독 치료 시 VTE의 위험이 다소 증가할 수 있는 것으로 나타나 전문가들 사이에서 estrogen 제제와 BZA 병합에 대한 우려가 적지 않았다.
2. Mechanism of TSEC
앞서 언급하였듯이 estrogen 제제와 BZA 모두 estrogen 수용체에 결합하여 작용하는 약물이기는 하나 자궁내막, 뼈, 혈관의 estrogen 수용체의 수는 제한적이기 때문에 TSEC이 VTE의 위험에 미치는 영향은 상승작용을 일으키는 것이 아니라, estrogen 수용체에 대해 각 성분 중 우월한 한 가지의 성분이나 각각의 성분이 작용하는 정도로 영향을 미치는 것으로 생각하고 있다.
현재 자궁절제술을 받지 않은 여성 환자에서 사용할 수 있는 호르몬제에는 estrogen+progestogen 제제, selective tissue estrogenic activity regulator (STEAR), TSEC이 있는데, STEAR의 경우 체내에서 androgen 수용체, estrogen 수용체, progesterone 수용체 각각에 영향을 줄 수 있는 화합물로 분해될 수 있어 progesterone에 의한 영향이 나타날 수 있고, estrogen 제제와 BZA가 병합된 TSEC의 경우 progesterone 수용체에 미치는 영향이 전혀 없는 것으로 알려져 있다.
결과적으로 자궁절제술을 받지 않은 폐경 여성에서 사용할 수 있는 적절한 호르몬제는 뇌에 작용하여 혈관운동증상을 조절하고, 비뇨생식기나 뼈에 대해서는 작용제의 역할을, 유방이나 자궁내막에 대해서는 길항제의 역할을 해야 하는데, 이러한 기전을 가진 약물로서 TSEC인 Conjugated estrogens/bazedoxifene이 주목받고 있다<그림 1>.
Clinical data of TSEC
Conjugated estrogens/bazedoxifene은 conjugated estrogen (CE) 0.45 mg과 BZA 20 mg 복합제로 Selective Estrogen, Menopause, and Response to Therapy (SMART) 연구를 통해 유효성 및 안전성을 확인하였다. 5차례에 걸쳐 약 7,500명의 환자를 대상으로 진행된 SMART 연구는 특정 용량의 Conjugated estrogens/bazedoxifene에 대한 임상 연구로 이해할 수 있다. 앞서 Conjugated estrogens/bazedoxifene의 약가 문제로 인해 BZA를 보험급여로 처방하여 저렴한 estrogen 제제와 병용요법으로 사용하는 것에 대한 논의가 있었는데, 관련된 임상 연구 결과가 없기 때문에 부작용이 발생하였을 때 반박할 수 있는 임상 근거 자료가 부족하고, Conjugated estrogens/bazedoxifene은 CE를 BZA가 둘러싸고 있는 독특한 형태이며, estrogen 수용체에 대해 해당 용량을 사용하여 임상 연구를 진행하였기 때문에 estrogen 제제와 BZA를 별도로 병용하여 사용하는 것은 권장되지 않는다.
1. Safety
1) Endometrial Safety
Estrogen 제제를 투여하면 약물이 자궁내막세포의 estrogen 수용체에 결합하여 핵으로 전위되며, 수용체의 구조변화를 통해 물질을 만들고 cofactor의 유입을 촉진시켜 세포증식을 유도하게 된다. BZA 역시 estrogen 제제와 경쟁적으로 자궁내막세포의 estrogen 수용체에 결합하여 수용체를 억제하는 구조변화를 일으키고 corepressor의 유입을 촉진하므로 자궁내막 증식증이 낮은 빈도로 나타나게 된다.
SMART-5 연구에서 폐경 여성을 대상으로 CE/BZA 0.45/20 mg, CE/medroxyprogestogen acetate (CE/MPA) 0.45/1.5 mg, 위약을 이용하여 4주 간격으로 연속 치료한 결과, CE/BZA군과 위약군에서 무월경(amenorrhoea) 환자의 누적률은 1주기 시점에서 각각 88%, 84%로 유사하였고, 연구 종료 시점에 약 100%에 도달하였으나, CE/MPA군의 경우 1주기 시점에 약 54%, 연구 종료 시점에 약 90%로 CE/BZA군 및 위약군과 유의한 차이를 나타냈다(p<0.001). 또한 점상출혈(spotting)의 빈도 역시 CE/BZA군은 위약군과 유사한 수준으로 나타난 반면, CE/MPA군은 치료에 따라 전반적으로 감소하는 경향을 보였지만, CE/BZA군 및 위약군과 치료 기간 전반에 걸쳐 유의한 차이를 나타냈다(p<0.001). 실제 임상에서는 MHT를 받고 있음에도 출혈이 나타나 환자가 불편함을 호소하는 경우가 많은데, CE/BZA로 변경할 경우 출혈 증상을 쉽게 조절할 수 있으므로 환자와 의료진 모두에게 유용한 약물이라 할 수 있다.
일반적으로 estrogen 제제를 대상으로 한 임상 연구에서 대조군의 자궁내막 증식증 발생률이 1% 미만일 경우 안전하게 사용이 가능한 것으로 알려져 있다. 약 3,000명의 환자가 등록된 SMART-1 연구에서 자궁내막 증식증의 발생률을 확인한 결과, 1년 시점에 CE/BZA군, raloxifene군, 위약군 모두 자궁내막 증식증이 발생하지 않았으며, 2년 시점에서도 CE/BZA군의 자궁내막 증식증 발생률은 0.34%로 1% 미만이었다. 또한 SMART-5 연구에서 하위분석을 실시한 결과, CE/BZA군의 자궁내막 증식증 발생률은 0.3%로 위약군의 0.28%와 유사한 수준으로 확인되었다.
2) Breast Safety
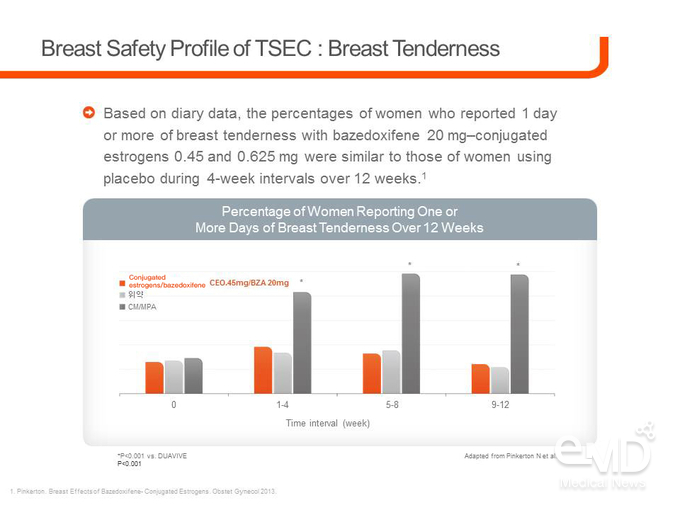
유방 압통은 폐경 여성이 MHT를 중단하는 주요 원인 중 하나인데, CE/BZA 0.45 또는 0.625/20 mg, CE/MPA 0.45/1.5 mg, 위약을 투여하여 4주 간격으로 12주에 걸쳐 치료한 결과, 1일 이상 유방 압통이 나타난 것으로 보고된 환자의 비율은 CE/BZA군과 위약군에서 유사하였고, CE/MPA군 대비 CE/BZA군에서 유의하게 적은 것으로 나타났다(p<0.001)<그림 2>.
MHT를 시행하기 전 유방 밀도가 높은 경우는 유방암의 위험이 높다고 설명하지 않지만, MHT 시행 후 유방 밀도가 높아지는 것에 대해서는 유방암의 위험 증가와 연관성이 있다고 설명할 수 있다. 임상 연구에서 12개월 시점에 CE/BZA 0.45/20 mg 치료군의 경우 유방암의 위험이 0.38% 감소하여 위약군에서 0.32% 감소한 것과 유사하였지만, CE/MPA 0.45/1.5 mg 치료군의 경우 1.6% 증가하여 위약군과 유의한 차이를 나타냈다(p<0.001).
5개의 SMART 연구를 통합분석하여 2년 치료 후 CE/BZA과 위약의 유방암 발생률을 비교한 결과, CE/BZA군의 유방암 발생률은 여성 1,000명-년 당 1.00으로 위약군의 1.40보다 낮은 발생률을 나타냈으나 통계적으로 유의하지는 않았다. 유방암이 발생한 환자에 대해 하위분석을 실시한 결과, CE/BZA군에서 4례, 위약군에서 1례, CE/MPA군에서 3례가 확인되었는데, CE/BZA군에서 확인된 3례와 위약군에서 확인된 1례는 screening에서 실패한 경우였기 때문에 차이가 확인되지 않았고, CE/MPA군에서는 1례가 유방암 발생과 관련이 있는 것으로 나타났다. 2년까지의 치료 결과를 바탕으로 한 분석이기 때문에 부족한 부분이 있지만, CE/BZA 투여로 유방암의 발생이 증가하지 않는다는 것을 판단할 수 있는 근거가 된다고 여겨진다.
3) Weight Gain
체중의 증가 역시 MHT 프로토콜 진행 시 치료를 중단하게 되는 주요 원인으로 알려져 있는데, tibolone, raloxifene, conjugated equine estrogen (CEE)/MPA, estradiol/norethisterone acetate (E2/NETA), 저용량 E2/NETA 투여 시 약 2-9%의 환자가 체중 증가로 인해 치료 프로토콜을 중단한 것으로 나타났다. 한편, 체중 증가와 관련하여 CE/BZA와 위약을 비교한 결과, CE/BZA 0.625/20 mg 또는 위약을 투여했을 경우 0.6-1 kg의 체중 증가가 확인되었으나, CE/BZA 0.45/20 mg 투여 시에는 이러한 체중 증가가 관찰되지 않았고, 체중 증가가 확인된 환자의 비율은 CE/BZA군과 위약군에서 통계적으로 유의한 차이를 보이지 않았다.
따라서 MHT 시행에 따른 체중 증가에 대한 우려가 큰 환자를 대상으로 치료를 진행할 때는 일반적으로 폐경 후 5년 이내 연간 평균 약 800 g의 체지방이 증가한다는 사실을 설명하는 것이 중요할 것을 생각된다.
4) Cardiovascular Safety
60세 이후 시행하는 MHT가 VTE의 위험을 증가시킬 수 있고, estrogen 제제와 SERM의 병합으로 심혈관계에 상승작용을 일으킬 수 있다는 우려로 인해 안전성 측면에서 가장 문제가 되는 부분이 심혈관계에 대한 영향이라고 볼 수 있다.
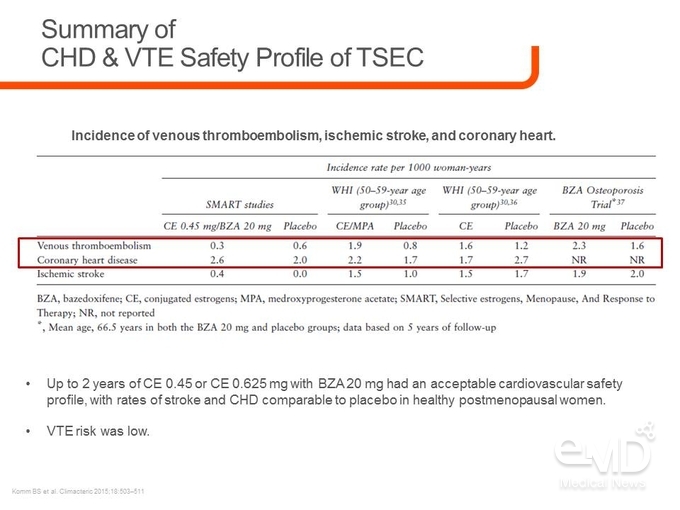
하지만 연구 결과에 따르면 CE/BZA 0.45/20 mg으로 치료하였을 때 허혈성 뇌졸중, 관상동맥심질환, 심근경색, VTE에 대해 위약 대비 상대 위험도는 증가하지 않아 안전하게 사용할 수 있는 약물임을 확인하였다<그림 3>.
또한 SMART-5 연구의 안전성 지표를 확인한 결과, CE/BZA 0.45/20 mg 투여군의 심각한 이상반응 발생률은 3.6%로 통계적으로 유의하지는 않았으나 위약군의 3.8%보다 적게 발생한 것으로 나타났고, 뇌혈관계 이상반응 및 VTE 역시 위약군과 동일하게 발생하지 않았으며, 유방암 발생률은 screening 실패를 고려할 때 임상적 의미가 작은 것으로 확인되었다.
Efficacy
임상 연구를 통해 우수한 안전성이 확인된 TSEC은 효능 측면에서도 좋은 결과를 보여주고 있다.
1) Vasomotor Symptoms
SMART-2 연구에서 12주까지 치료하여 혈관운동증상의 빈도와 중증도 감소를 확인한 결과 12주 시점에 CE/BZA 0.45/20 mg 투여군에서 안면홍조의 일일 평균 발생 빈도가 74%까지 감소하였고, 중증도 점수 역시 39%까지 감소하였으며, 모두 통계적으로 유의하였다. 혈관운동증상의 중증도 감소는 시간 경과에 따라 완만한 효과를 나타내기 때문에 개인적으로 실제 임상에서 CE/BZA로 환자를 치료할 때 최소 3개월까지 치료를 유지하여 경과를 확인할 수 있도록 충분히 설명하여 치료를 진행하고 있다.
CE/MPA 0.45/1.5 mg을 사용한 Women's Health, Osteoporosis, Progestin, Estrogen (Women's HOPE) 연구와 SMART-1 연구, SMART-3 연구의 일일 평균 안면홍조 발생 빈도를 분석하였을 때 차이를 보이지 않았기 때문에 동일용량의 CE를 사용하는 경우 안면홍조의 감소 효과는 유사한 것으로 생각된다.
2) Bone Mineral Density
Bone mineral density의 호전에 있어서도 SMART-1 연구를 분석한 결과, 요추부 및 대퇴부 모두 위약 대비 24개월 시점에 유의하게 골밀도가 증가한 것으로 평가되었다(p<0.01). 따라서 estrogen 제제와 BZA가 골밀도에 대해 나타내는 약물 상호작용은 없는 것으로 판단된다.
3) Quality of Life
SMART-2 연구에서 CE/BZA 치료에 대한 만족도를 평가한 결과, 12주 시점에서 ‘매우 만족’ 또는 ‘만족’으로 평가한 환자의 비율은 73.5%로 위약군의 44.4% 대비 유의하게 높았으며(p<0.001), SMART-5 연구에서 혈관운동증상, 심리사회적, 성적, 신체적 기능의 점수를 평가하였을 때 치료 전 대비 1.42점 감소하여 0.87점 감소한 위약군 대비 유의하게 증상과 기능이 호전된 것으로 나타났다(p<0.001).
Conclusion
2014년 북미폐경학회 권고안에서는 TSEC을 기존의 MHT와 동일 선상에서 사용할 수 있고, 자궁절제술을 받지 않은 여성에서 혈관운동증상의 치료와 골다공증의 예방에 사용할 수 있는 좋은 치료 방법 중 하나라고 제시하였다. 2015년 미국내분비학회 가이드라인에서는 주로 progestogen 제제에 의해 나타나는 출혈이나 유방 압통, 우울감 등의 증상을 호소하는 환자에서는 TSEC이 좋은 치료 옵션이 될 수 있다고 언급하였다. 2016년 국제폐경학회 권고안에서도 혈관운동증상의 개선과 골다공증의 예방에 TSEC이 효과적이며, 자궁절제술을 받지 않은 여성에서 progestogen 제제의 병용이 권고되지만, TSEC을 사용하는 환자에서는 progestogen 제제의 병용요법이 필요하지 않다고 권고하였다. 2016년 대한폐경학회에서 발간한 폐경호르몬요법 치료 지침 개정안에서도 TSEC이 안면홍조, 비뇨생식기 위축 및 수면장애의 호전을 통해 환자의 삶의 질을 유의하게 개선시키며, 골다공증 예방 및 유방 통증, 비뇨생식기 출혈 등에 대해 위약과 유사한 수준의 안전성을 나타낸다고 언급하였다.
국내외 가이드라인과 여러 임상 연구 결과를 종합해볼 때 TSEC은 효능과 안전성 측면에서 기존의 MHT와 유사하거나 우수한 것으로 생각되며, 특히 progestogen 제제 사용에 따른 불편 증상을 호소하는 환자와 유방암의 가족력이 있는 환자에서는 TSEC이 유용한 치료 옵션이 될 수 있을 것으로 판단된다.

호르몬 치료를 받는 폐경 여성들의 특징 및 복용 기간
연자: 전종식 원장 (미즈메디병원)
호르몬제의 종류
현재 폐경호르몬요법(menopausal hormone therapy, MHT)에 사용되고 있는 약물의 종류는 estrogen 제제, progesterone 제제, tibolone, tissue selective estrogen complex (TSEC)의 4가지 종류로 나누어 볼 수 있다.
Estrogen 제제에는 미국에서 주로 사용되었던 conjugated equine estrogen (CEE)과 유럽에서 주로 사용되는 estradiol valerate, estradiol hemihydrate, 17-β estradiol이 있고, progesterone 제제에는 medroxy progesterone acetate (MPA), cyprotene acetate, norethisterone acetate, micronized progesterone, dydrogesterone, drospirenone이 있다. Women's Health Initiative (WHI) 연구의 주요 대상 약물이었던 CEE와 MPA는 최근에는 사용되지 않는 추세를 보이고 있으며, estradiol이나 cyprotene acetate, estradiol+drospirenone 복합제 등을 사용하는 추세이다.
Tibolone은 progesterone 제제의 일종이나 androgen 및 estrogen의 영향을 나타내기 때문에 별도로 분류하고, conjugated estrogen (CE)+selective estrogen receptor modulator (SERM) 복합제인 TSEC이 개발되어 사용되고 있다.
MHT를 시행 중인 폐경 여성 환자들의 특징
MHT를 시행 중인 폐경 여성 환자들은 보통 3-6개월 간격으로 내원하기 때문에 이 간격을 고려하여 6개월간 외래에서 진료한 환자 144명을 비교함으로써 MHT를 받고 있는 환자들의 특징을 확인하고자 하였다.
1. 환자의 나이 및 폐경 진입 연령대
환자들의 평균 나이는 55.3세였고, 평균 폐경 연령은 만 48.1세였다. 111명의 환자가 46세 이후 폐경에 진입하였고, 41-45세에 폐경된 환자는 21명, 40세가 되지 않은 시점에서 조기 폐경된 환자는 12명이었다. MHT를 받고 있는 환자들의 연령대는 46-55세가 74명(51.4%)으로 가장 많았고, 56-60세가 48명(33.3%), 60세 이상이 14명(9.7%), 45세 이하가 9명(6.2%)으로 50세 전후에 MHT를 받는 환자가 가장 많은 것으로 확인되었다.
2. MHT를 받게 된 주요 폐경 증상
MHT를 시작하게 된 폐경 증상에 대해 확인한 결과, 안명홍조와 열감, 발한이라고 답한 환자가 95명으로 60% 이상을 차지하였고, 관절통이 32명, 불면증이 29명, 조기 폐경이 12명, 심계항진, 두통, 어지러움과 같은 기타 증상에 의해 치료를 시작한 환자가 12명, 우울증과 같은 정신적 변화가 6명으로 가장 낮은 비율을 나타냈다. 1명의 환자가 여러 가지 증상으로 인해 MHT를 시작하게 된 경우가 많았기 때문에 중복으로 응답한 경우가 많았다.
3. MHT 시행 기간
호르몬제 복용 기간은 1개월-20년로 다양하였는데, 20년 동안 장기 복용한 환자의 경우 호르몬제 복용 중단 시 증상이 지속 또는 악화되어 장기간 복용하게 된 경우였다. 1-5년 동안 MHT를 받은 환자 수가 48명으로 가장 많았고, 10년 이상이 38명, 5-10년이 34명, 1년 이하가 24명(16.7%)으로 전체 환자의 절반 가량이 5년 이상 장기간 MHT를 받은 것으로 조사되었다. 하지만 치료 기간은 호르몬제 복용을 중단했다가 다시 시작한 경우, 지속적으로 복용한 경우 등 환자의 상황에 따라 다양하였다.
4. 자궁근종 및 유방종양의 유무
144명의 환자들 중 자궁절제술을 받은 환자는 26명(18.1%)이었고, 직경 1-5.3 cm의 자궁근종이 확인된 환자는 49명(34.0%)으로 약물 치료 시 자궁근종이 약간 커지거나 변화가 없는 경우가 대다수를 차지하였다. 유방 초음파 검사를 통해 양성 유방종양이 확인된 환자 수는 70명(48.6%)이었는데, 5명의 환자는 core needle biopsy가 권고되어 검사를 진행하였고 양성으로 확인되었다. 호르몬제를 복용하지 않더라도 절반 가량의 환자는 양성 낭종이나 종양이 확인되기 때문에 일반적인 상황과 유사하였는데, 양성 낭종이나 종양이 확인되는 환자라 하더라도 충분한 설명을 통해 거부감 없이 MHT를 진행할 수 있었다.
폐경 여성 치료의 새로운 패러다임: TSEC
이전과 달리 한국 여성에서 유방암 발병이 급격하게 증가함에 따라 유방외과가 여성 환자 진료와 관련된 주요 분과로 여겨지고 있다. 약 20년 동안 환자를 진료하면서 유방암으로 진단된 환자를 4명 접한 경험이 있는데, 이 환자들 중에는 유방암 수술 후에도 여러 가지 증상이 나타나 약물 치료가 가능한지 확인하기 위해 내원하는 경우가 있었고, 증상으로 인해 힘든 것이 MHT에 대한 두려움보다 큰 경우에 해당하였다. 현재 젊은 환자에서 유방암 발생률이 증가하고 있고, 이 세대가 폐경에 진입하는 나이가 되면 호르몬제 또는 가족력에 의한 유방암 위험이 더 높아질 수 있으므로 약물 치료 시 주의가 요구된다.
호르몬제를 사용하여 환자를 치료할 때는 여러 가지 호르몬제에 대해 충분한 설명을 해야 한다. 자궁절제술을 받은 폐경 여성의 경우 estrogen 제제를 이용하여 편하게 진료가 가능하지만, 자궁절제술을 받지 않은 폐경 여성의 경우 progesterone 제제에 의한 영향을 고려하여 적절한 호르몬제를 선택할 필요가 있다<그림 1>. 여러 가지 호르몬제 중 TSEC의 경우 progesterone 수용체에 작용하지 않는 특징으로 인해 유방암의 발생 위험이 낮다는 점을 고려할 때 폐경 여성 관리의 새로운 치료 옵션으로서 환자와 의료진의 선택의 폭을 넓혀주는 중요한 약물로 생각된다.
Q&A
Q. 환자가 젊었을 때에는 호르몬제 복용에 대해 거부감을 보이다가 50대 후반-60대가 되어 위축성 질염으로 내원하는 경우가 적지 않다. 여러 가이드라인에서는 60세 이전에 폐경호르몬요법(menopausal hormone therapy, MHT)을 시작하는 것을 권고하는데, 이러한 환자에서도 MHT를 시작하는 것이 적절한가?
A(이지영). 폐경 후 10년 이내 또는 60세 미만의 여성에서 MHT를 시작하는 것은 권고사항이고, 이후에 MHT를 시작하는 것이 금기인 것은 아니다. 위축성 질염으로 내원한 환자를 진료할 때 가장 중요한 것은 불편 증상의 해소이며, 이때 가장 좋은 치료 방법은 질정제를 이용한 국소요법이다. 하지만 한국 여성 환자들은 질정제 사용에 대한 번거로움과 질정제 사용 시 나타날 수 있는 따끔거림이나 통증을 견디지 못하는 경우가 많다. 따라서 질정제를 처방할 때 통증 완화 및 증상 개선에 도움이 되는 보습제나 크림제를 함께 처방하고, 1-2주 정도는 매일, 그 이후에는 1주에 2-3회 정도 사용할 것을 권장한다. 치료에 대한 효과를 확인하기 위해서는 경구제와 마찬가지로 3개월 이상 치료를 진행하도록 권장하며, 질 성형이나 출산으로 인해 질 입구가 좁아져서 문제가 되는 경우를 제외한다면 이러한 방식으로 치료한 경우 위축성 질염에 의한 대부분의 증상은 해소가 된다.
3개월 이상의 국소요법에도 호전되지 않거나 호르몬제를 사용하고 있음에도 증상이 악화되는 경우에는 혈압이나 혈액 검사에서 문제가 확인되지 않는다면 질정제와 저용량의 호르몬제를 병용하여 치료하는 것도 가능하다. 하지만 위축성 질염의 치료에 있어서는 전신요법으로서의 호르몬제 사용보다는 국소요법으로 치료할 때 3개월 정도 후 좋은 경과를 확인할 수 있다.
Q. 자궁절제술을 받았고, 20년 정도 장기간 동안 estrogen 제제로 치료를 받은 환자에서 TSEC으로 전환하는 것은 어떠한지?
A(이지영). 자궁절제술을 받은 환자에서는 estrogen 제제 단독요법이 가장 적절한 치료 방법이고, TSEC은 자궁절제술을 받지 않은 환자에서 선택할 수 있는 좋은 치료 옵션 중 하나이다.
Q. MHT를 시행하던 중에 유방암이 확인되는 경우 어떤 조치를 취하시는지 궁금하다.
A(이지영). 안전하게 MHT를 진행하기 위해 여러 선생님들께서 모든 사항을 차트에 기록하는 것을 권고하신다. 하지만 실제적으로 모든 환자에서 동의서를 받아가며 치료를 진행하는 것은 쉽지 않다.
강연에서 언급한 Selective Estrogen, Menopause, and Response to Therapy (SMART) 연구는 약 7,500명의 환자를 대상으로 호르몬제를 이용한 치료의 유효성과 안전성을 평가한 연구이며, 이 연구에서 유방암으로 진단된 환자는 총 10명이었다. 약 1/750의 확률로 유방암이 확인된 것인데, 개인적으로 20년에 가까운 진료 기간 동안 MHT를 받은 환자가 750명에는 미치지 못할 것으로 생각한다. 또한 진료하면서 호르몬제를 복용하는 중에 유방암이 발생한 환자가 약 4명 정도였는데, 2명의 환자가 사용한 약물은 tibolone이었고, 1명은 estrogen 제제 단독요법, 나머지 1명은 estrogen+progestogen 제제 병용요법이었다.
MHT를 진행하면서 유방암이 발생한 경우를 경험하였기 때문에 치료를 시작하기 앞서 상당한 시간을 할애하여 환자에게 설명한다. MHT의 필요성과 치료 시기의 중요성을 우선적으로 설명하고, 환자가 걱정하는 유방암의 발생 위험에 대해서도 유방암의 발생 위험이 증가하는 것은 맞지만, 유방암으로 인해 병원에 내원하는 환자의 대다수는 MHT와 관련이 없으며, 긴 진료 기간 동안 단 4명의 환자에서 유방암이 발생하였다는 것을 설명한다. 또한 유방암의 위험이 증가한다고 해서 호르몬제의 사용이 금기인 것은 아니며, 환자의 불편 증상을 고려할 때 MHT를 진행하는 것이 적절한 치료 방법임을 환자가 이해할 수 있도록 충분히 설명한다.
현재 여러 폐경학회의 가이드라인에서 MHT로 인해 유방암의 위험이 증가할 수 있지만, 위험 대비 이점이 클 때 시행할 것을 권고하고 있고, 환자가 MHT 시행 중 유방암이 발생하여 의료진에 책임을 물을 수 있는 경우는 유방암의 위험에 대해 전혀 설명을 듣지 못했을 때로 한정되기 때문에 치료 시작 시 이 부분에 대해 충분한 설명이 이루어지고, 1년 간격으로 주의 깊게 검진한다면 환자의 동의 하에 호르몬제를 사용할 수 있다고 생각한다.
제가 진료하는 환자 중 가장 오래 MHT를 진행 중인 환자는 85세로 60세부터 골다공증으로 인해 내원하여 tibolone으로 MHT를 시작하였으며, 지금까지도 큰 문제 없이 tibolone으로 치료를 유지하고 있다. 이외에도 15-20년 정도 장기간 MHT를 시행 중인 환자가 적지 않다. MHT의 시행 기간은 환자가 호르몬제를 필요로 하는 때까지라는 점이 가장 중요하며, 최근에는 환자가 치료 중단을 원하면 저용량으로 유지하기 보다는 중단한 다음 경과를 살핀 뒤 다시 치료를 시작하는 등 전보다 유연하게 치료를 진행하고 있다.
A(전종식). 처음 호르몬제에 대해 상담을 원하는 환자의 경우 유방암의 위험에 대해 언급을 한다. 하지만 환자는 증상에 따른 치료의 동기부여가 무엇보다 중요하기 때문에 개인적으로 MHT가 필요한 환자의 경우 유방암의 위험에 대해 충분히 설명한 뒤 1개월 동안 치료를 받을 수 있도록 한다. 1개월 치료 후 내원하여 치료 전후의 증상에 대해 환자가 비교할 수 있도록 하고, 증상의 호전이 확인되는 환자의 경우는 자발적으로 치료의 필요성을 느끼고 내원하게 된다. 반대로 MHT를 하더라도 증상이 호전되지 않는 환자의 경우에는 치료의 필요성을 느끼지 못하기 때문에 동기부여가 이루어지지 않는다.
Women's Health Initiative (WHI) 연구 결과 이전에는 교과서에서 모든 폐경 여성 환자를 대상으로 MHT가 이루어져야 한다고 언급하였지만, WHI 연구 결과가 발표된 후에는 MHT가 필요한 환자를 선별해야 하며, 이러한 선별 과정에서 환자의 증상과 치료에 대한 동기부여가 무엇보다 중요하게 작용한다는 것을 알게 된 것 같다. 치료에 대한 동기부여가 된다면 환자들은 유방암 발생에 대한 위험을 감수하고 MHT를 시작하게 되는 것 같다.
앞서 질문이 나온 위축성 질염과 관련하여 개인적으로는 위축성 질염의 치료를 위해 호르몬제를 사용하지 않는다. 위축성 질염은 자극에 민감하기 때문에 나타나는 것인데, 진찰 시 또는 성관계 시에 주로 통증을 호소하게 된다. 이러한 환자에서는 국소요법으로서 estrogen 크림제를 사용할 수 있도록 한다.
Q. 최근에도 estriol 질정을 처방하시는지?
A(이지영). Estriol 크림제는 나오지 않지만, estriol 질정은 처방하여 사용하고 있다. 여성 환자들이기 때문에 실제 진료 시 여성 의료진과 남성 의료진에게 하는 이야기가 다를 수 있다는 점을 인지해야 하는데, 환자들의 이야기를 들어보면 주로 성관계 시의 불편감으로 위축성 질염의 치료를 원하는 경우 크림제의 사용은 크게 도움이 되지 않는 것으로 확인된다. 겔 제형도 처방이 가능한 것으로 알고 있으므로 좋은 호르몬제를 사용하는 것도 중요하지만, 겔 제형과 크림 제형도 환자의 증상에 따라 적절하게 사용이 이루어질 수 있도록 처방하는 것도 중요한 것 같다.
A(전종식). 개인적으로 증상이 심한 환자에서는 estradiol 겔 제형을 2-3일에 한번 사용하도록 권고하고, 자궁내막에 대한 문제가 발생할 수 있으므로 이에 대해 확인하면서 estradiol 겔 제형을 사용할 수 있도록 한다.
Q. 증상이 심한 환자의 경우 매일 내원할 수 있도록 하여 질정제로 치료를 하고, estrogen 제제를 1주 정도 사용한 다음 증상이 있을 경우 다시 내원하도록 하는데 이러한 치료 방법에 대해서는 어떻게 생각하시는지?
A(이지영). 1주 정도 매일 질정제를 사용하여 치료하는 것은 바람직한 치료 방법인 것으로 생각되고, 이후에도 치료를 유지하는 것이 권고되고 있기 때문에 주기적으로 사용할 수 있도록 권고한다면 더 좋은 치료가 될 수 있을 것 같다.